Γράφει η
Καξίρα Όλγα
Πλαστικός Χειρουργός
Επιστημονικός Συνεργάτης ΜΗΤΕΡΑ
Ο όρος μικρωτία αναφέρεται σε περιπτώσεις όπου η διαμόρφωση του πτερυγίου του αφτιού διαταράσσεται, με αποτέλεσμα να σημειώνεται μείωση του μεγέθους του πτερυγίου, αλλοίωση της εικόνας των επιμέρους χαρακτηριστικών του, ή ακόμα και πλήρης απουσία αυτού. Όλα τα παραπάνω σχετίζονται με δυσπλασία ή απλασία του χόνδρινου σκελετού του αφτιού, αλλά όχι με το δέρμα που περιβάλλει τον σκελετό, το οποίο είναι κατά κανόνα φυσιολογικό.
Η μικρωτία συγκαταλέγεται στις συγγενείς ανωμαλίες, δηλαδή στις ανωμαλίες που προκαλούνται στο έμβρυο κατά τη διάρκεια της εγκυμοσύνης, με την επίπτωσή της να υπολογίζεται σε 1 / 5.000–10.000 γεννήσεις. Αφορά πιο συχνά στα αγόρια και στο δεξί πτερύγιο, σπανιότερα δε και στα δύο αφτιά. Θεωρείται αγνώστου αιτιολογίας, αν και εικάζεται ότι μπορεί να εμφανίζεται όταν η έγκυος πάσχει από σακχαρώδη διαβήτη, ή επί συστηματικής κατανάλωσης αλκοόλ και λήψης ορισμένων φαρμάκων. Μολονότι ενδέχεται να εκδηλώνεται σε μέλη της ίδιας οικογένειας, στη συντριπτική πλειοψηφία των περιπτώσεων η πάθηση δεν είναι κληρονομική.
Η διάγνωση της μικρωτίας τίθεται κάποιες φορές κατά την κύηση, στο πλαίσιο των υπερηχογραφημάτων στα οποία υποβάλλεται περιοδικά η μητέρα· συνηθέστερα, όμως, αναγνωρίζεται κατά τη γέννηση του μωρού, κυρίως ως μεμονωμένη διαταραχή. Ενίοτε πάντως, διαπιστώνονται και άλλες ανωμαλίες, όπως στένωση ή ατρησία του έξω ακουστικού πόρου, μειωμένη λειτουργικότητα του προσωπικού νεύρου, σχιστία χείλους και υπερώας, προβλήματα από το ουροποιητικό σύστημα ή την καρδιά κ.ά. Επίσης, μικρωτία εμφανίζεται και σε πιο σύνθετες παθολογικές καταστάσεις, με πιο χαρακτηριστικές την κρανιοπροσωπική μικροσωμία, το σύνδρομο Treacher Collins και το σύνδρομο Goldenhar.
Η αντιμετώπιση της μικρωτίας είναι χειρουργική και συνίσταται στη δημιουργία νέου πτερυγίου αφτιού. Τούτο επιτυγχάνεται κατόπιν λήψης τμημάτων χόνδρων από τις πλευρές του θώρακα του παιδιού, τα οποία, αφού διαμορφωθούν σύμφωνα με τις ανατομικές ιδιαιτερότητες του υγιούς πτερυγίου, εισάγονται ως ενιαίος χόνδρινος σκελετός κάτω από το δέρμα της περιοχής του δύσμορφου ή απλαστικού πτερυγίου. Παράλληλα, ο αρχικός δυσπλαστικός σκελετός αφαιρείται (εφόσον υπάρχει).
Ως καταλληλότερη περίοδος για να χειρουργηθεί το παιδί, θεωρείται εκείνη κατά την οποία βρίσκεται σε ηλικία μεγαλύτερη των 6 ετών. Οι λόγοι που επιβάλλουν αναμονή μέχρι τότε, έχουν ως ακολούθως:
- Πρώτον, ο θώρακας του παιδιού έχει αναπτυχθεί επαρκώς, οπότε η ποιότητα και ποσότητα των χόνδρων που λαμβάνονται είναι ικανοποιητικές.
- Δεύτερον, το υγιές αφτί έχει ολοκληρώσει, σχεδόν, την ανάπτυξή του, οπότε συνιστά ασφαλή οδηγό ώστε να δοθεί το σωστό μέγεθος στο νέο πτερύγιο.
- Τρίτον, το παιδί είναι πλέον σε θέση να εκφέρει τη δική του άποψη σε ό,τι αφορά στη διαχείριση του προβλήματός του, κάτι που έχει ιδιαίτερη σημασία, καθώς οι όποιες θεραπευτικές παρεμβάσεις είναι καλό να συμβαδίζουν με την επιθυμία του ασθενούς.
Με βάση τη διεθνή πρακτική, η αποκατάσταση της μικρωτίας περιλαμβάνει δύο, κατά κανόνα, χειρουργικές επεμβάσεις. Έτσι, στην πρώτη επέμβαση πραγματοποιούνται τα παρακάτω:
- Λήψη χόνδρων από τις πλευρές του ενός ημιθωρακίου, συνήθως του σύστοιχου με τη μικρωτία.
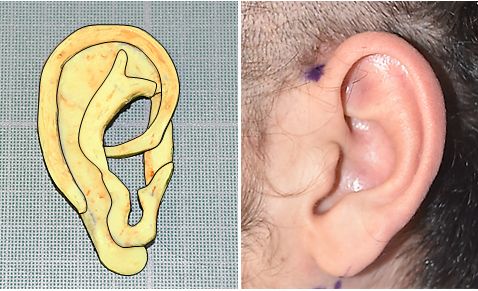
- Διαμόρφωση τρισδιάστατου σκελετού από τους χόνδρους που λήφθηκαν, με τρόπο που τα ανατομικά του χαρακτηριστικά να μοιάζουν με εκείνα του υγιούς πτερυγίου (Εικόνες 1, 2).
- Αποθήκευση των χόνδρων που περισσεύουν, κάτω από το δέρμα της κοιλιακής χώρας, για χρήση τους στο επόμενο χειρουργείο.
- Κινητοποίηση του δέρματος στην περιοχή της μικρωτίας και αφαίρεση του τυχόν υπάρχοντος δυσπλαστικού σκελετού, προκειμένου να δημιουργηθεί κοιλότητα ικανή να χωρέσει τον σκελετό που κατασκευάσθηκε.
- Εισαγωγή του νέου σκελετού στη διαμορφωθείσα κοιλότητα.
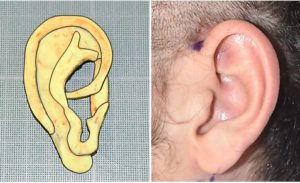
- Εφαρμογή αρνητικής πίεσης στην κοιλότητα, με τη βοήθεια της οποίας το δέρμα έρχεται σε πλήρη επαφή με τον σκελετό και προσαρμόζεται στις καμπυλότητες της ανάγλυφης επιφάνειάς του (Εικόνες 3, 4).
Μετά το πέρας της πρώτης επέμβασης, το νέο πτερύγιο παραμένει προσκολλημένο στο πλάγιο μέρος της κεφαλής για 6 μήνες ή περισσότερο, μέχρι να ολοκληρωθεί η επούλωση. Ακολούθως πραγματοποιείται η δεύτερη επέμβαση, η οποία αφορά στα εξής:
- Μερική αποκόλληση του πτερυγίου από το πλάγιο της κεφαλής.
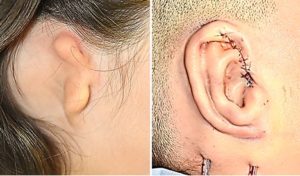
- Τοποθέτηση τεμαχίου χόνδρου στην οπίσθια επιφάνεια του σκελετού, το οποίο λαμβάνεται από τους χόνδρους που έχουν αποθηκευθεί στην κοιλιά. Το συγκεκριμένο τεμάχιο λειτουργεί σαν σφήνα που διατηρεί την προβολή του πτερυγίου στην επιθυμητή απόσταση από την κεφαλή, ώστε να έρχεται σε συμμετρία με το υγιές πτερύγιο της άλλης πλευράς (Εικόνες 5, 6).
- Κάλυψη της οπίσθιας επιφάνειας του νέου πτερυγίου με δερματικό μόσχευμα.
Η χειρουργική διαχείριση της μικρωτίας εξατομικεύεται ανάλογα με τις ιδιαιτερότητες της κάθε περίπτωσης και τα αποτελέσματα μπορεί να είναι πολύ ικανοποιητικά, υπό την προϋπόθεση ότι την αποκατάσταση πραγματοποιεί κατάλληλα εκπαιδευμένος πλαστικός χειρουργός. Κατ’ αυτόν τον τρόπο βελτιώνεται όχι μόνο η αισθητική του παιδιού, αλλά και η ψυχολογία του, κυρίως κατά την κρίσιμη περίοδο ένταξης και κοινωνικοποίησής του στο σχολικό περιβάλλον.
Εικ. 1, 2. Σχηματική απεικόνιση διαμόρφωσης χόνδρινου σκελετού, σύμφωνα με τα χαρακτηριστικά του υγιούς πτερυγίου.
Εικ. 3, 4. Δεξιά μικρωτία και αποτέλεσμα αμέσως μετά την τοποθέτηση του χόνδρινου σκελετού κάτω από το δέρμα και την εφαρμογή αρνητικής πίεσης.
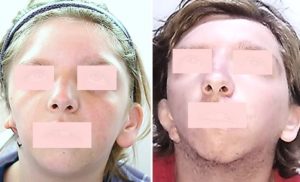
Εικ. 5, 6. Δεξιά κρανιοπροσωπική μικροσωμία και αποτέλεσμα στα 10 χρόνια μετά την αποκατάσταση του δύσμορφου πτερυγίου.